La société française de pharmacologie et de thérapeutique se réunit dans un lieu clos et sans masques le 14 juin 2022 : la pandémie est finie, semble-t-il.
Mais en mai 2022 (aux US), il y avait ça :
Quand la HAS recommande le paxlovid chez des patients non inclus dans les essais cliniques, elle bafoue l'EBM
La HAS recommande ICI l'usage du paxlovid chez des patients vaccinés alors qu'il n'y avait pas de patients vaccinés non à risques dans les essais cliniques paxlovid (LA).
Dans cet essai EPIC-SR enrôlant patients non vaccinés non à haut risque et patients vaccinés à haut risque, les résultats pour ce dernier groupe (n=721) sont les suivants : 57 % de diminution du risque relatif d'hospitalisation, Paxlovid (3/361) et placebo (7/360). De qui se moque-t-on ?
La meilleure prévention des formes sévères est la vaccination.
Les indications du paxlovid devraient être : patients immunodéprimés qui ne répondent pas bien à la vaccination et qui attrapent le Covid.
Lire ICI le communiqué du Collège National des Généralistes enseignants : parfait.
Corruption en oncologie (mais aux US)
Une étude (française) alakhon menée sur 4 millions de personnes.
Des auteurs français ont montré (LA) que la prescription de statines en prévention primaire diminuait le risque d'hospitalisation pour Covid et le risque de décès lors de l'hospitalisation !
On s'en tamponne.
Et, pendant ce gaspillage de ressources humaines et financières, toujours pas d'essais randomisés robustes sur le port du masque dans des clusters, sur l'aération dans les classes ou à la machine à café...
Et les chercheurs français remettent ça (avec des MG participants).
58 % des patients états-uniens mentent à leurs médecins.
Une étude peu robuste (ICI) rapporte donc que les patients ne disent pas complètement la vérité à leurs médecins.
Pourquoi rapporter une étude peu robuste ? Pour réfléchir au problème. A partir des commentaires rapportés par un article de presse (ICI) intitulé "Une vérité inconfortable : pourquoi les patients mentent-ils à leurs médecins ?"
La première question à se poser : est-il possible que 42 % des personnes interrogées n'aient jamais menti à leurs médecins ?
Les 3 motifs de mensonge les plus fréquents : la santé mentale, la pratique de l'exercice physique et la consommation d'alcool. Puis viennent : le régime alimentaire, l'utilisation de drogues, l'activité sexuelle et le tabagisme.
Est-il possible qu'un médecin traitant puisse s'opposer aux décisions thérapeutiques d'un oncologue et/ou d'une réunion de concertation pluridisciplinaire (RCP) ?
Intéressant cas clinique développé sur twitter (LA) avec les commentaires ad hoc.
En gros, une fois que le ou la patiente ont eu un entretien avec un.e oncologue, consultation d'annonce puis choix thérapeutique partagé (?), que peut faire un médecin traitant pour s'y opposer ou pour demander des aménagements en constatant que le ou les traitements choisis ne font pas l'objet d'un consensus ou sont problématiques. Et comment savoir si le ou la patiente ont été informées selon les règles de l'art (y a-t-il des règles de l'art ?)
Il y a bien entendu plusieurs angles d'approche :
- La compétence supposée du médecin traitant
- L'information loyale du ou de la patiente
- L'absence du ou de la patiente et du ou de la médecin traitant lors du RCP
- Le suivi médical hors hôpital
- Quid de la perte de confiance du ou de la malade en cas d'intervention non consensuelle du médecin traitant ?
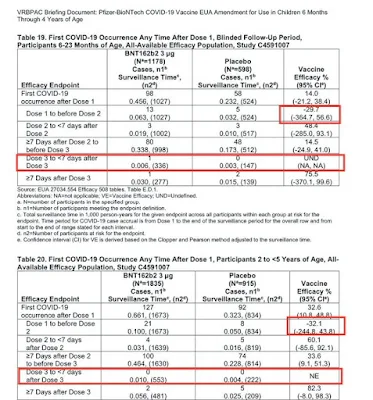
Vaccination anti Covid des enfants 6-23 mois : les chiffres d'efficacité tirés des documents Pfizer sont médiocres.
Existe-t-il des raisons scientifiques pour proposer la vaccination des enfants de moins de 5 ans ?
Dans l'étude Pfizer chez les enfants de 6 à 23 mois on retrouve l'intervalle de confiance le plus ridicule qui ait été publié dans un article sérieux.
Si vous voyez passer cette diapositive, c'est un faux, même si elle est transmise par des gens de bonne foi.
La mélatonine pour le traitement de l'insomnie : absence de preuves
Une revue de littérature analyse ICI les essais cliniques contrôlés qui ont comparé mélanine à un placebo ou à pas de traitement : pas de preuves d'efficacité.
Faut-il prescrire des antibiotiques en cas de suspicion d'infection urinaire basse chez des personnes âgées fragiles ?
Une étude quantitative et qualitative menée dans 4 pays européens (LA) n'arrive pas à conclure.
Nous voilà bien avancés !